
腦 癌
腦中的腫瘤大致可大分為兩種,由腦細胞而來的「原發性」腦瘤,及「轉移」到腦的其他癌症。
「原發性」腦瘤一般的進展都是只在中樞神經系統內擴散而不會轉移到其他 器官,患者常會因在頭顱內小區域中腫瘤持續變大造成死亡。反觀「轉移性的」腦腫瘤常也會有其他器官的轉移。
原發性腦瘤的細胞型態有惡性的也有所謂「非惡性的」,但因為腦殼是一個小的而且無伸縮餘地的骨骼空間,長在其中的腫瘤 若是持續成長均會引發持續惡化的壓迫症狀甚至危及生命。所以若是細胞型 態是惡性的通常代表惡化迅速危及生命,即便是非惡性的腫瘤,如「腦膜瘤」等,也會因壓迫到重要的腦結構而引起嚴重的症狀。
腦瘤是不會傳染的。雖然可能發生在任何年齡,但統計研究顯示最常發 生在兩個年齡層;第一個是 3 到 12 歲之間,第二個是 40 到 70 歲之間。
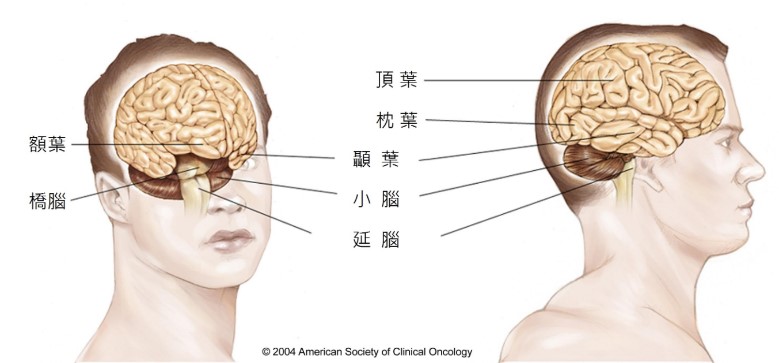
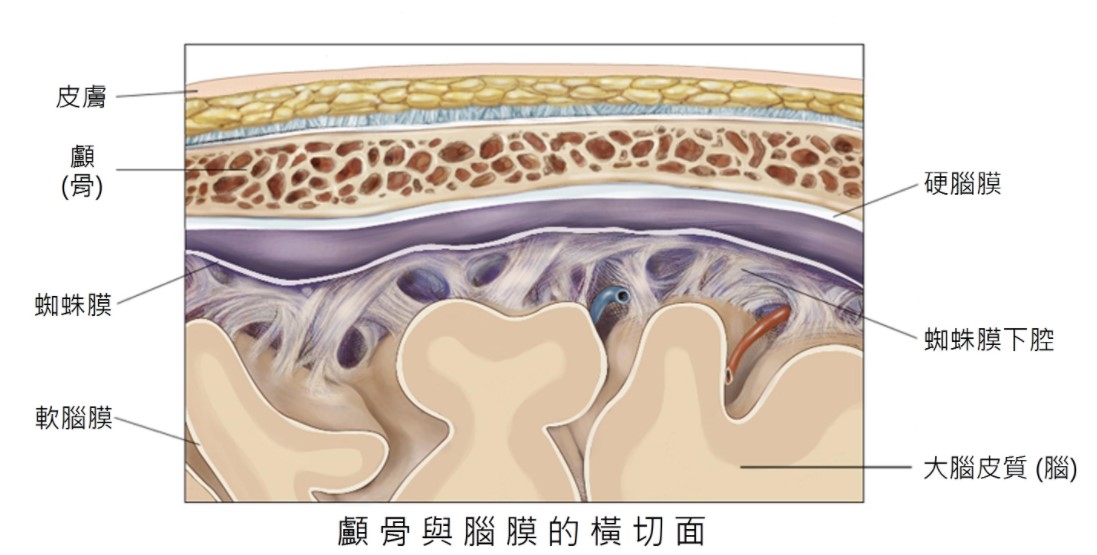 (圖片來源:癌症圖說 腦部器官解剖構造)
(圖片來源:癌症圖說 腦部器官解剖構造)
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25
根據衛生福利部國民健康署民國107年癌症登記報告,腦部惡性腫瘤發生個案數占全部惡性腫瘤發生個案數的0.62%,當年因此惡性腫瘤死亡人數占全部惡性腫瘤死亡人數的1.25%。發生率的排名於男性為第19位、女性為第20位;死亡率的排名於男性為第13位、女性為第12位。民國107年初次診斷為腦部惡性腫瘤者共計719人,占中樞神經系統個案數的90.21%;當年死因為腦部惡性腫瘤者共計612人。男、女性患者的組織形態分布,均以「神經膠質母細胞瘤」最多。
最常見的原發性腦瘤是「膠質瘤」(glioma),源自膠質細胞,而膠質細胞是 腦組織中的支持性組織。其分類為:
一、星狀細胞瘤 (Astrocytoma):
是最常見的膠質瘤,可生長在腦或脊髓內的任何地方。成人的星狀細胞瘤大 多長在大腦,而兒童的星狀細胞瘤則常長在小腦及腦幹。就腫瘤的惡性度而 言,可分為四級。從低度(第一級)至高度(第四級),等級是第三級與第 四級者屬於惡性腫瘤。第三級腫瘤又稱「分化不良星狀細胞瘤」 (anaplastic astrocytoma),第四級稱為「神經膠質母細胞瘤」 (Glioblastoma)。 星狀細胞瘤會隨時間之增長而增加它的惡性程度。
二、寡樹突膠質瘤 (Oligodendroglioma):
通常發生於中年人的大腦。
三、室管膜瘤 (Ependymoma):
由腦室或脊髓的室管膜細胞長出,可發生於腦室或脊髓。
其他「非膠質腦瘤」,常見的有下列幾種:
一、腦膜瘤 (Meningioma):
腦膜瘤是自腦膜長出,常發生於中年人,且女性較男性多。大部份是良性, 少部分屬於惡性腫瘤。惡性瘤較良性瘤易復發,但轉移的病例則少見。
二、神經鞘瘤 (Schwannoma):
除極少數病例外,皆為良性腫瘤,生長於顱神經或脊神經,最常見是長在顱 內的聽神經及脊髓神經的背根。
三、腦下垂體腺瘤 (Pituitary adenoma):
常見於成人,一般是良性腫瘤,可產生壓迫性症狀,如視力障礙,亦可因異 常分泌腦下垂體激素而產生內分泌症狀。少數腫瘤尚會侵犯鄰近組織 (invasive adenoma),以致不易完整治療並且容易復發。
四、顱咽瘤 (Craniopharyngioma):
生長於腦下垂體區域及靠近下視丘處,雖為良性腫瘤,但因與下視丘及腦下 垂體的關係密切,腫瘤本身或治療過程皆可能造成以上組織的損害,而導致 不易處理的症狀。大部份發生在小孩及青少年,少部分發生於中年以後。
五、髓母細胞瘤 (Medulloblastoma):
生長在兒童或年輕人的小腦,是一種源自原始神經細胞的惡性腫瘤,屬於原 始性神經外胚瘤(Primitive neuroectodermal tumor; PNET)的一種。「髓母細胞瘤」一詞是專用於長在小腦的腫瘤,長在小腦以外地方的同類腫瘤,是以特殊的位置或分化命名,如松果體母細胞瘤 (pineoblastoma)及室管膜母細胞瘤(ependymoblastoma),或通稱為原始性神經外胚瘤(PNET)。「髓母細胞瘤」是高度惡性腫瘤,但對治療的反應較好。長在小腦以外的PNET的預後較差。
六、胚細胞瘤 (Germ cell tumor):
源自胚細胞,包含數種病理型態,分類與性腺之胚細胞瘤相同,最常見的是胚芽瘤(germinoma)。胚細胞瘤常發生於松果體區,蝶鞍上區及基底核。除 胚芽瘤可發生在較廣的年齡層外,其餘皆發生於兒童及年輕人。此病在國人 的發生率較歐美的發生率高出甚多,約佔兒童腦瘤的百分之十二左右。
七、原發性顱內淋巴瘤 (Primary Central Nervous System Lymphoma, PCNSL):
淋巴瘤在頭顱內,是屬於少見的腫瘤,大多數為"B"細胞、美國的相關報告,佔顱內腫瘤的0.5~1.2%,而台灣1997年的報告則佔3.3%。 顱內淋巴瘤好發在60~70歲之間,但在有免疫缺陷的人群中,則得病年齡較年輕,患有先天性免疫缺陷的個人,不論由何種原因而引起都屬高危險群,如多種先天性遺傳免疫缺陷症、先天性染色體破裂症、器官移殖、或曾接受免疫抑制劑等,都會增加惡性腫瘤的發生,特別是淋巴瘤。二十年前愛滋病開始流行之際,注意到愛滋病患所罹患的淋巴瘤,常發生在淋巴腺外,特別好發在中樞 神經系統,而且多數為極具侵犯性的B細胞淋巴瘤,如瀰漫性惡性大細胞淋巴瘤( diffuse large-cell lymphoma)、或瀰漫性惡性大細胞免疫母細胞淋巴瘤( diffuse large-cell immunoblastic lymphoma)。
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25ENLARGE
腦瘤的形成目前在臨床上仍無明確的病因,可能是好幾個因素一起作用而成。
在部分研究統計中發現,可能引起腦瘤的病因有:放射線、化學物質及病毒的致癌基因,如EGFR、c-myc、N-myc及KRAS基因等。另外在一些少 見之遺傳性疾病病患,如 Neurofibromatosis type 1 & 2、Tuberous sclerosis 、Li-Fraumeni Syndrome 及 Von Hippel-Lindau disease 等有較高之腦瘤發生率。
公共衛生學的研究顯示有某些可能增加腦瘤發生機會的環境危險因子。 化學物質如 Vinyl chloride 可能與膠質瘤Glioma的發生有關。後天免疫不良症候群(AIDS)的患者則可能因EB病毒發生原發性中樞神經系統的淋巴癌。
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25
如有下述症狀應該求醫:
經常性頭痛
(1) 嘔吐
(2) 胃口不佳
(3) 情緒或個性改變
(4) 思考或學習的能力改變
(5) 抽搐
腦瘤的症狀依其大小及在大腦內的位置而定。腦瘤症狀的產生與鄰近腦組織受壓迫有關。因為顱骨腔為一堅硬的有限空間;當腫瘤發生在顱腔內時,會因壓迫腦組織或侵潤腦組織而產生局部症狀。大腦的腫瘤依生長部位,可能造成肢體無力、偏癱、視覺異常、抽搐等。而腦組織的不正常放電則會發生「癲癇症」。另外腦下垂體或下視丘部位腫瘤可發生內分泌異常症狀。因為 腫瘤及其周圍的水腫造成顱內壓昇高可能導致頭痛、噁心嘔吐等症狀。小腦的腫瘤易造成運動與平衡功能受損,導致運動失調或步態不穩。若腫瘤影響 到腦脊髓液的流通,則造成水腦症。部份良性腦瘤因生長緩慢,早期往往沒有症狀,等腫瘤增大後才產生症狀。但有些聽神經瘤在腫瘤很小即有神經症狀,如耳鳴或聽力障礙等。
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25
腦瘤常見的症狀包括:
(1) 頭痛
(2) 噁心、嘔吐
(3) 肢體無力或感覺障礙
(4) 內分泌異常症狀(如泌乳症、尿崩症、月經失調、肢端肥大、庫欣氏症候群等)
(5) 抽慉(癲癇)
(6) 視力障礙或眼球運動異常
(7) 耳鳴或聽力障礙
(8) 意識障礙、記憶力、說話能力或人格變化
(9) 運動失調或步伐不穩
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授更新日期: 2021/02/25
一、影像檢查:
經詢問相關病史並做理學檢查,尤其特別著重於神經功能的檢查。根據理學及神經學檢查結果,醫師可能安排下列檢查:
(1)頭部 X-光檢查
(2)血管攝影
(3)電腦斷層檢查(CT)
(4)磁振造影(MRI)
(5)正子斷層攝影(Positron Emission Tomography,PET)
二、切片檢查:
確定腦瘤診斷的最主要的方法;由於影像檢查的進步,醫師常常可以藉由電腦斷層掃描(CT)或是磁振造影(MRI)來做腦病變的診斷,但有些情形更 需要做切片檢查以確定病理診斷。一般而言,若腦瘤無法以手術切除,或是病人的身體狀況不適合做切除手術,則必須考慮切片檢查,以提供「病理診斷」,做為後續治療的最主要依據。
三、理學檢查:
在治療前,醫師會詢問相關的病史,並做理學檢查,特別著重於神經功能的評估,例如神智狀態的評估、痙攣發作之情況、語言能力、運動神經、 感覺神經、自主神經、反射功能、平衡功能、步態、眼底檢查及十二對腦神經的檢查等。治療後,醫師亦會做上述理學之後續追蹤檢查。
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25
原發性腦瘤是指源發於腦組織的腫瘤,所有腦部組織皆可產生腫瘤。腦瘤在 組織病理學上分良性與惡性。
一、良性腦瘤的分化良好、生長緩慢,可能治癒,或在治療之後要經過很長的時間才會復發。
二、惡性腦瘤的分化不良、生長快速、易復發、治癒率低。但因腦部功能複雜且生命中樞亦在其中,所以就算是組織學上認為是良性的腫瘤,若生長在腦部的重要區域,亦可造成重大的傷害或致命。
轉移性腦瘤是由身體其他部位的惡性腫瘤轉移至腦部,約佔所有腦瘤的一半,但兒童的轉移性腦瘤則少見。這些腫瘤的細胞型態、特質與原發部位的腫瘤相似。
腦瘤治療方式的決定非常複雜,取決於許多因素,包括腫瘤之病理型態、位置、大小、病人年紀、身體狀況。治療之方法及順序亦因小孩及大人有所不同,應依各人不同之需求設計治療計畫。
腦瘤的治療方法包括手術切除、放射治療及化學治療。視病人的情況,須經多科專家之討論,以決定治療方式。參與治療的專家包含神經外科、放射診斷、放射腫瘤、內科腫瘤等專科醫師,病人也有可能需要復健治療或內分泌治療。還有護理師、營養師和社工人員也常需參與照護。 在接受治療時,部份病人可能須接受類固醇或其他降腦壓藥物治療水腫,或抗癲癇藥物以控制癲癇發作。若水腦情形出現,必要時可進行腦脊髓液引流術,以一條細管連接腦室將過多的腦脊髓液引流到腹腔或體外。無論「良性瘤」或「惡性瘤」,最佳的處理方式是在不造成任何神經缺陷的情況下完全切除或接近完全切除腫瘤,對於「良性瘤」,可以獲得近乎治癒的效果;以「惡性瘤」而言,手術後若能接受必要的放射線治療及/或化學藥物治療,對預後亦有正面的影響。若腦瘤位於危險重要之部位,勉強做全部之切除手術,可能造成 嚴重之神經症狀,此時則只能做部分之切除手術,或不做手術。兒童腦瘤手術之安全性極高,手術死亡率幾近於零。
一、良性瘤的治療:
一般能夠以手術完全切除的良性瘤,如大腦或小腦星狀細胞瘤、蝶鞍顱咽管瘤、腦室脈絡叢瘤等,不需放射線或化學藥物治療,復發機率低,可視作痊癒,但需定期做CT brain scan或MRI複檢。未能以手術全部切除的殘餘的良性瘤可視情況予以觀察追蹤、或隨即使用化學藥物治療,或放射線治療。 如:視神經之星狀細胞瘤的的殘餘瘤可藉化療使其縮小或消失,手術後殘餘的顱咽管瘤亦可藉立體定位式或傳統的放射治療達到控制或治癒的目的。
二、惡性瘤的治療:
一般的惡性腦瘤,如退行性星狀細胞瘤、髓母細胞瘤、腦室膜瘤、畸胎瘤等,能夠完全切除或接近完全切除者,預後較佳,但必需加上放射治療及或化學藥物治療,方能達到控制腫瘤生長的目的。胚芽瘤germinoma較特殊,不須經手術切除,以放射治療及化學藥物治療便能達到消失與治療的效果。惡性腦室膜瘤、生殖細胞瘤中的黃瘤及絨毛癌雖經切除並輔以放射線治療及化學藥物治療,療效仍不佳。星狀細胞瘤中之神經膠母細胞瘤,手術切除多只能暫時減輕症狀,雖加上放射治療及化療,除嬰幼兒外,均無倖免。
三、化學藥物治療:
腦瘤的化學藥物治療日有進步,應用的範圍亦愈來愈廣。良性腦瘤中的視神經瘤,化學藥物治療已經是第一選擇。惡性腫瘤中的生殖細胞瘤,化學藥物治療已經是治療的一部份。小腦的惡性「髓母細胞瘤」,化學藥物治療用於 配合降低放射線治療劑量。三歲以下兒童的惡性瘤,因為放射治療會造成嚴重的智能發展與發育影響,只能使用化學藥物治療。
四、放射線治療:
對許多惡性腫瘤及無法安全切除的深部位良性瘤,放射治療是一種有效的方法。目前放射治療方式己進步至「順形」或「定位」方式,包括直線加速器的放射治療、伽傌射線定位放射手術、光子刀等。但部分惡性腦瘤仍需要大範圍腦部 放射線治療或全顱及脊椎放射治療。目前各大醫院的放射治療設備新穎而齊備但是放射治療的範圍及劑量因不同腦瘤的特性而異,需要熟識兒童腦瘤特性的放射治療醫師規劃。
五、標靶治療:
標靶治療是一種使用藥物或其他物質來攻擊特定腫瘤細胞且不破壞正常細胞的治療。標靶治療比起化療或放射治療對於正常細胞的傷害較小
• 單株抗體治療(Monoclonal antibody therapy):單株抗體治療使用的抗體是從實驗室中製造的,由單ㄧ種類型的免疫細胞製造出來的抗體,這些抗體可以識別癌細胞上的物質或識別幫助癌細胞生長的正常物質。抗體附著在物質上,借以殺死癌細胞,並阻止癌細胞生長或擴散。單株抗體是輸注給予,它們可以單獨使用,也可以和藥物、毒物或放射性物質一起合併治療癌細胞。血管內皮生長因子(VEGF)單株抗體Bevacizumab 就是其中一種單株抗體,會阻斷腫瘤新生血管,Bevacizumab 主是要使用在治療復發的膠質母細胞瘤。
其他類型的標把治療已在成人腦瘤中進行研究,包括酪胺酸磷酸化酶抑制劑(tyrosine kinase inhibitors)等其他新的血管新生抑制劑。
腦癌的治療也會出現一些副作用,請前往副作用處理查閱相關資訊。
編審人員:臺大醫院腫瘤醫學部主任 葉坤輝教授
更新日期: 2021/02/25


